IKIRU IMMUNOTHERAPY CLINIC, Дюссельдорф, Германия.
Ревматоидный артрит
Содержание
Ревматоидный артрит (РА) представляет собой затяжное аутоиммунное заболевание, поражающее преимущественно суставы. Обычно это приводит к теплым, опухшим и болезненным суставам. Боль и скованность часто усиливаются после отдыха. Чаще всего в запястье и кисти вовлечены одни и те же суставы с обеих сторон тела. Заболевание может поражать и другие части тела. Это может привести к низкому уровню эритроцитов, воспалению вокруг легких и воспалению вокруг сердца. Также могут присутствовать лихорадка и упадок сил. Часто симптомы появляются постепенно в течение недель или месяцев.
Хотя причина ревматоидного артрита не ясна, считается, что он связан с комбинацией генетических факторов и факторов окружающей среды. Основной механизм включает иммунную систему организма, атакующую суставы. Это приводит к воспалению и утолщению суставной капсулы. Это также влияет на основную кость и хрящ. Диагноз ставится в основном на основании признаков и симптомов человека. Рентгенологическое исследование и лабораторные исследования могут подтвердить диагноз или исключить другие заболевания с похожими симптомами. Другие заболевания, которые могут присутствовать, включают, среди прочего, системную красную волчанку, псориатический артрит и фибромиалгию.
Целью лечения является облегчение боли, уменьшение воспаления и улучшение общего функционирования человека. Этому может помочь баланс между отдыхом и физическими упражнениями, использование шин и скоб или использование вспомогательных устройств. Для борьбы с симптомами часто используются обезболивающие, стероиды и НПВП. Группа лекарств, называемых противоревматическими препаратами, модифицирующими заболевание (БМАРП), может использоваться для замедления прогрессирования заболевания. К ним относятся препараты гидроксихлорохин и метотрексат. Биологические DMARD могут использоваться, когда болезнь не отвечает на другие методы лечения. Однако они могут иметь более высокий уровень побочных эффектов. Операция по восстановлению, замене или сращиванию суставов может помочь в определенных ситуациях. Большинство методов альтернативной медицины не подтверждаются доказательствами.
РА поражает от 0,5 до 1% взрослых в развитых странах, при этом ежегодно у 5-50 пациентов на 100 000 впервые развивается это заболевание. Дебют чаще всего приходится на средний возраст, женщины болеют в 2,5 раза чаще, чем мужчины. В 2013 году РА привел к 38 000 смертей по сравнению с 28 000 смертей в 1990 году.
Первое общепризнанное описание РА было сделано в 1800 году доктором Огюстеном Жакобом Ландре-Бове (1772–1840) из Парижа. Термин ревматоидный артрит основан на греческом языке для водянистых и воспаленных суставов. РА в первую очередь поражает суставы, однако более чем у 15–25% людей он также поражает и другие органы.
Суставы
Диаграмма, показывающая, как ревматоидный артрит влияет на сустав
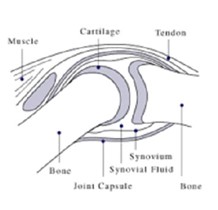
Нормальный сустав
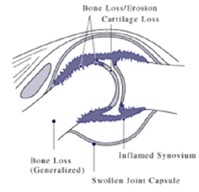
Сустав, пораженный ревматоидным артритом
Артрит суставов включает воспаление синовиальной оболочки. Суставы становятся опухшими, чувствительными и теплыми, а скованность ограничивает их движения. Со временем поражаются множественные суставы (полиартрит). Чаще всего вовлекаются мелкие суставы рук, ног и шейного отдела позвоночника, но могут поражаться и более крупные суставы, например плечевые. Синовит может привести к сращению тканей с потерей подвижности и эрозией поверхности сустава, вызывая деформацию и потерю функции.
РА обычно проявляется признаками воспаления, при этом пораженные суставы опухают, становятся теплыми, болезненными и скованными, особенно рано утром при пробуждении или после длительного бездействия. Повышенная скованность ранним утром часто является характерным признаком заболевания и обычно длится более часа. Осторожные движения могут облегчить симптомы на ранних стадиях заболевания. Эти признаки помогают отличить ревматоидный артрит от невоспалительных заболеваний суставов, часто называемых остеоартритом. При артрите невоспалительного происхождения признаки воспаления и утренняя скованность менее выражены, при этом скованность обычно длится менее одного часа, а движения вызывают боль, вызванную механическим артритом. Боль, связанная с РА, возникает в месте воспаления и классифицируется как ноцицептивная, а не нейропатическая.
По мере прогрессирования патологии воспалительная активность приводит к сращению сухожилий, эрозии и разрушению суставной поверхности, что ограничивает объем движений и приводит к деформации. Пальцы могут страдать практически от любой деформации в зависимости от того, какие суставы наиболее вовлечены. Специфические деформации, которые также возникают при остеоартрите, включают локтевую девиацию, деформацию бутоньерки, деформацию лебединой шеи и «Z-образный большой палец». «Z-большой палец» или «Z-деформация» состоит из гиперэкстензии межфалангового сустава, фиксированного сгибания и подвывиха пястно-фалангового сустава и придает большому пальцу вид «Z». Может наблюдаться молоткообразная деформация пальцев стопы. В худшем случае суставы известны как мутилирующий артрит из-за калечащего характера деформации.
Кожа
Ревматоидный узелок, который иногда находится в коже, является наиболее распространенным внесуставным признаком. Встречается у 30% больных. Это тип воспалительной реакции, известный патологам как «некротизирующая гранулема». Начальный патологический процесс при образовании узелков неизвестен, но может быть по существу таким же, как и при синовите, поскольку в обоих случаях наблюдаются сходные структурные особенности. Узел имеет центральную область фибриноидного некроза, которая может быть трещиноватой и соответствует богатому фибрином некротическому материалу, обнаруженному в пораженном синовиальном пространстве и вокруг него. Вокруг некроза находится слой палисадных макрофагов и фибробластов, соответствующий интимному слою в синовиальной оболочке, и манжетка соединительной ткани, содержащая скопления лимфоцитов и плазматических клеток, соответствующая субинтимальной зоне при синовите. Типичный ревматоидный узел может иметь диаметр от нескольких миллиметров до нескольких сантиметров и обычно находится на костных выступах, таких как локти, пятки, суставы пальцев или других областях, подверженных повторяющимся механическим нагрузкам. Узелки связаны с положительным титром RF (ревматоидный фактор) и тяжелым эрозивным артритом. В редких случаях они могут возникать во внутренних органах или в различных частях тела. При РА встречаются несколько форм васкулита. Доброкачественная форма проявляется микроинфарктами вокруг ногтевых валиков. Более тяжелые формы включают ретикулярное ливедо, которое представляет собой сеть (ретикулум) эритематозного или пурпурного обесцвечивания кожи, вызванного наличием облитерирующей кожной капилляропатии. Узелки связаны с положительным титром RF (ревматоидный фактор) и тяжелым эрозивным артритом. В редких случаях они могут возникать во внутренних органах или в различных частях тела. При РА встречаются несколько форм васкулита. Доброкачественная форма проявляется микроинфарктами вокруг ногтевых валиков. Более тяжелые формы включают ретикулярное ливедо, которое представляет собой сеть (ретикулум) эритематозного или пурпурного обесцвечивания кожи, вызванного наличием облитерирующей кожной капилляропатии. Узелки связаны с положительным титром RF (ревматоидный фактор) и тяжелым эрозивным артритом. В редких случаях они могут возникать во внутренних органах или в различных частях тела. При РА встречаются несколько форм васкулита. Доброкачественная форма проявляется микроинфарктами вокруг ногтевых валиков. Более тяжелые формы включают ретикулярное ливедо, которое представляет собой сеть (ретикулум) эритематозного или пурпурного обесцвечивания кожи, вызванного наличием облитерирующей кожной капилляропатии.
Другие, довольно редкие кожные симптомы включают гангренозную пиодермию, синдром Свита, лекарственные реакции, узловатую эритему, лобковый панникулит, атрофию кожи пальцев, ладонную эритему, диффузное истончение (кожа рисовой бумаги) и ломкость кожи (часто ухудшается при применении кортикостероидов).
Легкие
Фиброз легких является общепризнанной реакцией на ревматоидное заболевание. Это также редкое, но хорошо известное последствие терапии (например, метотрексатом и лефлуномидом). Синдром Каплана описывает узелки в легких у людей с ревматоидным артритом и дополнительным воздействием угольной пыли. Плевральные выпоты также связаны с РА. Другим осложнением РА является ревматоидная болезнь легких. Подсчитано, что примерно у четверти американцев с ревматоидным артритом развивается ревматоидное заболевание легких.
Почки
Почечный амилоидоз может возникнуть как следствие хронического воспаления. РА может поражать почечные клубочки непосредственно через васкулопатию или мезангиальный инфильтрат, но это менее документировано (хотя это неудивительно, учитывая, что гиперчувствительность, опосредованная иммунными комплексами, известна как патогенное отложение иммунных комплексов в органах, где кровь фильтруется при высоком давлении). с образованием других жидкостей, таких как моча и синовиальная жидкость). Лечение пеницилламином и солями золота признано причинами мембранозной нефропатии.
Сердце и кровеносные сосуды
Люди с РА более склонны к атеросклерозу, и риск инфаркта миокарда (сердечного приступа) и риск инсульта заметно повышен. Другие возможные осложнения, которые могут возникнуть, включают: перикардит, эндокардит, левожелудочковую недостаточность, вальвулит и фиброз. Многие пациенты с РА не испытывают такой же боли в груди, как другие, когда у них стенокардия или инфаркт миокарда. Для снижения сердечно-сосудистого риска крайне важно поддерживать оптимальный контроль воспаления, вызванного РА (которое может быть связано с возникновением сердечно-сосудистого риска), и правильно использовать физические упражнения и лекарства для снижения других сердечно-сосудистых факторов риска, таких как липиды крови и артериальное давление.
Глаза
Глаз непосредственно поражается в форме эписклерита, который в тяжелых случаях может очень редко прогрессировать до перфорирующей склеромаляции. Довольно часто встречается опосредованное действие сухого кератоконъюнктивита – сухость глаз и рта, обусловленная лимфоцитарной инфильтрацией слезных и слюнных желез. В тяжелых случаях сухость роговицы может привести к кератиту и потере зрения. Профилактическое лечение выраженной сухости с помощью таких мер, как предотвращение закупорки носослезного протока, имеет важное значение.
Печень
Проблемы с печенью у пациентов с ревматоидным артритом могут быть связаны с основным заболеванием или с лекарствами, используемыми для лечения заболевания. Сосуществующие аутоиммунные заболевания печени, такие как первичный билиарный цирроз или аутоиммунный гепатит, также могут вызывать проблемы.
Кровь
Анемия, безусловно, является наиболее распространенной аномалией клеток крови, которая может иметь множество причин. Хроническое воспаление, вызванное ревматоидным артритом, приводит к повышению уровня гепсидина, что, в свою очередь, приводит к хронической анемии, при которой железо плохо всасывается и также депонируется в макрофагах. РА также может вызывать тепловую аутоиммунную гемолитическую анемию. Эритроциты нормальных размеров и окраски (нормоцитарные и нормохромные). Низкое количество лейкоцитов обычно наблюдается только у пациентов с синдромом Фелти с увеличением печени и селезенки. Механизм нейтропении сложен. Увеличение количества тромбоцитов происходит, когда воспаление не контролируется.
Неврологический
Возможны периферическая невропатия и множественный мононеврит. Наиболее распространенной проблемой является синдром запястного канала, вызванный сдавлением срединного нерва опухолью вокруг запястья. Атланто-аксиальный подвывих может возникнуть из-за эрозии зубовидного отростка и/или поперечных связок в месте соединения шейного отдела позвоночника с черепом. Такая эрозия (>3 мм) может привести к скольжению позвонков друг относительно друга и сдавливанию спинного мозга. Сначала возникает неуклюжесть, но без должного ухода она может прогрессировать до квадриплегии.
Конституциональные симптомы
Конституциональные симптомы, включая утомляемость, субфебрилитет, недомогание, утреннюю скованность, потерю аппетита и потерю веса, являются общими системными проявлениями, наблюдаемыми у пациентов с активным РА.
Кости
Локальный остеопороз возникает при РА вокруг воспаленных суставов. Постулируется, что это частично вызвано воспалительными цитокинами. Более общему остеопорозу, вероятно, способствуют неподвижность, системные эффекты цитокинов, локальное высвобождение цитокинов в костном мозге и кортикостероидная терапия.
Рак
Заболеваемость лимфомой, хотя и редко, выше при РА.
Причины
РА представляет собой хроническое аутоиммунное заболевание, причины которого до конца не изучены. Это системное (т.е. общее для организма) заболевание, в основном поражающее синовиальные ткани. Нет никаких доказательств того, что физические и эмоциональные воздействия или стресс могут быть триггером заболевания. Многочисленные негативные результаты свидетельствуют о том, что либо триггеры различаются, либо на самом деле это может быть случайным событием, присущим иммунному ответу.
Половина риска РА считается генетической. Он тесно связан с антигеном HLA-DRB1 главного комплекса гистосовместимости типа ткани (MHC) (особенно с аллелями общего эпитопа, включая *0401 и рожденный 0404) и генами PTPN22 и PADI4, поэтому семейный анамнез является важным фактором риска. Было показано, что наследование гена PTPN22 удваивает восприимчивость человека к ревматоидному артриту. PADI4 был определен как основной фактор риска у пациентов азиатского происхождения, но не у пациентов европейского происхождения. Уровень распространенности среди родственников первой степени родства составляет 2–3%, а генетическая конкордантность заболевания у монозиготных близнецов составляет примерно 15–20%.
Курение является наиболее значительным негенетическим риском, при этом РА встречается в три раза чаще у курильщиков, чем у некурящих, особенно у мужчин, заядлых курильщиков и тех, у кого положительный ревматоидный фактор. Умеренное потребление алкоголя может быть защитным.
Эпидемиологические исследования подтвердили возможную связь между РА и двумя герпесвирусными инфекциями: вирусом Эпштейна-Барр (EBV) и вирусом герпеса человека 6 (HHV-6). Лица с РА с большей вероятностью проявляют аномальный иммунный ответ на ВЭБ и имеют высокий уровень антител к ВЭБ.
Дефицит витамина D чаще встречается у пациентов с ревматоидным артритом, чем в общей популяции. Однако остается неясным, является ли дефицит витамина D причиной или следствием заболевания. 1?,25-дигидроксивитамин D3 (1,25D), активный метаболит витамина D, опосредованно влияет на метаболизм костей, контролируя кальциевый и фосфатный гомеостаз. Взаимодействие между 1,25D и рецептором витамина D (VDR) влияет на выработку RANKL и задерживает остеокластогенез. Некоторые исследования показали снижение риска развития РА при приеме добавок с витамином D, в то время как другие — нет.
Патофизиология
В патофизиологию заболевания вовлечены как генетические, так и экологические факторы. Курение является основным экологическим риском для РА. 50% риска развития РА связано с генетическими факторами. Ни один инфекционный агент не был последовательно связан с РА, и нет доказательств кластеризации болезни, указывающей на ее инфекционную этиологию. HLA-DR4 является основным вовлеченным генетическим фактором, но его относительная важность варьируется в зависимости от этнических групп. Родственные аллотипы MHC класса II и ассоциированного с Т-клетками белка PTPN22 также были обнаружены во многих исследованиях.
РА в первую очередь начинается как состояние постоянной клеточной активации, ведущей к аутоиммунитету и иммунным комплексам в обоих суставах и других органах, где он проявляется. Начальным очагом заболевания является синовиальная оболочка, где отек и гиперемия приводят к инфильтрации иммунными клетками.
Различные фазы прогрессирования РА:
- Фаза инициации, обусловленная неспецифическим воспалением.
- Фаза амплификации из-за активации Т-клеток
- Фаза хронического воспаления с повреждением тканей, обусловленным цитокинами IL-1, TNF-альфа и IL-6.
Факторы, которые позволяют аномальному иммунному ответу, однажды начавшемуся, стать постоянным и хроническим, становятся все более понятными. Генетическая ассоциация с HLA-DR4, а также недавно обнаруженные ассоциации с геном PTPN22 и с двумя дополнительными генами предполагают измененные пороги в регуляции адаптивного иммунного ответа. Из недавних исследований также стало ясно, что эти генетические факторы могут взаимодействовать с наиболее четко определенным экологическим фактором риска развития РА, а именно с курением сигарет. Другие факторы окружающей среды, по-видимому, также модулируют риск приобретения РА, а гормональные факторы у человека могут объяснить некоторые особенности заболевания, такие как более высокая заболеваемость у женщин, нередкое начало после родов и (небольшая) модуляция заболевания. риска гормональными препаратами. Как именно измененные регуляторные пороги позволяют запускать специфический аутоиммунный ответ, остается неясным. Однако одна из возможностей заключается в том, что механизмы отрицательной обратной связи, которые обычно поддерживают толерантность к себе, уступают место аберрантным механизмам положительной обратной связи для определенных антигенов, таких как IgG Fc (связанный RF) и цитруллинированный фибриноген (связанный ACPA) (см. статью об аутоиммунитете). Споры об относительной роли иммунных комплексов и продуктов Т-клеток в воспалении при РА продолжаются уже 30 лет. Нет никаких сомнений в том, что и В-, и Т-клетки необходимы для заболевания. Однако есть убедительные доказательства того, что ни одна из клеток не является необходимой в месте воспаления. Это имеет тенденцию отдавать предпочтение иммунным комплексам (основанным на антителах, синтезированных в другом месте) в качестве инициаторов, хотя и не единственных увековечивающих факторов воспаления. Наличие аутоантител к IgGFc, известных как ревматоидный фактор (RF), и антител к цитруллиновым пептидам (ACPA) является неотъемлемой частью патологического процесса РА. Как и в случае со многими другими аутоиммунными заболеваниями, у пациентов с РА аномально гликозилированные антитела. Считается, что эти изменения гликанов (олигосахаридов) способствуют воспалению суставов.
После установления аномального иммунного ответа (что может занять несколько лет, прежде чем появятся какие-либо симптомы), плазматические клетки, полученные из В-лимфоцитов, продуцируют ревматоидные факторы и ACPA классов IgG и IgM в больших количествах. Они не откладываются так, как при системной волчанке. Скорее, они активируют макрофаги через рецептор Fc и связывание комплемента, что, по-видимому, играет важную роль в интенсивной воспалительной реакции, присутствующей при РА. Связывание аутореактивного антитела с рецепторами Fc опосредовано N-гликанами антитела, которые изменены, чтобы способствовать воспалению у пациентов с РА. Это способствует воспалению синовиальной оболочки в виде отека, вазодилатации и инфильтрации активированными Т-клетками (преимущественно CD4 в узелковых агрегатах и CD8 в диффузных инфильтратах). Синовиальные макрофаги и дендритные клетки дополнительно функционируют как антигенпрезентирующие клетки, экспрессируя молекулы MHC класса II, что приводит к установившейся местной иммунной реакции в ткани. Заболевание прогрессирует одновременно с образованием грануляционной ткани по краям синовиальной оболочки (паннус) с интенсивным ангиогенезом и продукцией ферментов, вызывающих повреждение тканей. Современные фармакологические методы лечения РА нацелены на эти медиаторы. Как только воспалительная реакция установится, синовиальная оболочка утолщается, хрящ и подлежащая кость начинают разрушаться, и накапливаются признаки разрушения сустава. Заболевание прогрессирует одновременно с образованием грануляционной ткани по краям синовиальной оболочки (паннус) с интенсивным ангиогенезом и продукцией ферментов, вызывающих повреждение тканей. Современные фармакологические методы лечения РА нацелены на эти медиаторы. Как только воспалительная реакция установится, синовиальная оболочка утолщается, хрящ и подлежащая кость начинают разрушаться, и накапливаются признаки разрушения сустава. Заболевание прогрессирует одновременно с образованием грануляционной ткани по краям синовиальной оболочки (паннус) с интенсивным ангиогенезом и продукцией ферментов, вызывающих повреждение тканей. Современные фармакологические методы лечения РА нацелены на эти медиаторы. Как только воспалительная реакция установится, синовиальная оболочка утолщается, хрящ и подлежащая кость начинают разрушаться, и накапливаются признаки разрушения сустава.
ФНО (альфа) играет главную роль в патогенезе РА. Существует несколько теорий о том, как происходит высвобождение TNF в процессе заболевания. Если высвобождение TNF стимулируется продуктами В-клеток в форме RF или ACPA-содержащих иммунных комплексов посредством активации Fc-рецепторов иммуноглобулина, то RA можно рассматривать как форму гиперчувствительности типа III. Если высвобождение TNF стимулируется продуктами Т-клеток, такими как интерлейкин-17, это можно рассматривать как более близкое к гиперчувствительности типа IV, хотя эта терминология может стать несколько устаревшей и бесполезной.
Хотя TNF, по-видимому, является доминирующим, другие цитокины (химические медиаторы), вероятно, участвуют в воспалении при РА. Блокада TNF приносит пользу не всем людям и не всем тканям (может ухудшиться заболевание легких и узелки). Блокада ИЛ-1, ИЛ-15 и ИЛ-6 также оказывает благотворное влияние, и ИЛ-17 может иметь важное значение. Конституциональные симптомы, такие как лихорадка, недомогание, потеря аппетита и потеря веса, также вызваны выбросом цитокинов в кровоток. Как и в случае с большинством аутоиммунных заболеваний, важно различать причины, запускающие процесс, и те, которые могут позволить ему сохраняться и прогрессировать.
Диагноз
визуализация
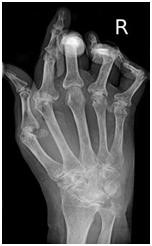
Рентген кисти при ревматоидном артрите
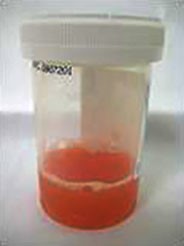
Появление синовиальной жидкости из сустава при воспалительном артрите
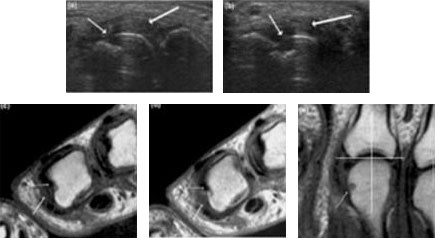
Признаки деструкции и воспаления на УЗИ и МРТ во втором пястно-фаланговом суставе при установленном РА. Тонкие стрелки указывают на эрозивное изменение; толстые стрелки указывают на синовит. На УЗИ (левая часть изображения) в продольной (а) и поперечной (б) плоскостях выявляются как признаки деструкции, так и воспаления. Были получены аксиальные Т1-взвешенные магнитно-резонансные изображения (в) до и (г) после введения контраста, также демонстрирующие синовит. Кроме того, корональное Т1-взвешенное магнитно-резонансное изображение (e) до введения контраста визуализирует ту же эрозию кости, что и на панелях c и d.
Рентгеновские снимки кистей и стоп обычно делают пациентам с поражением нескольких суставов. При РА на ранних стадиях заболевания изменений может не быть или на рентгенограмме может быть выявлена околосуставная остеопения, отек мягких тканей и сужение суставной щели. По мере прогрессирования заболевания могут возникать костные эрозии и подвывихи. Рентгенологическое исследование других суставов может быть выполнено, если в этих суставах возникают симптомы боли или отека.
Другие методы медицинской визуализации, такие как магнитно-резонансная томография (МРТ) и ультразвук, также используются при РА.
В УЗИ достигнуты технические успехи. Высокочастотные преобразователи (10 МГц и выше) улучшили пространственное разрешение ультразвуковых изображений; эти изображения могут показать на 20% больше эрозий, чем обычная рентгенография. Кроме того, цветная допплерография и ультразвуковая допплерография, которые показывают сосудистые сигналы активного синовита в зависимости от степени воспаления, полезны для оценки синовиального воспаления. Это важно, так как на ранних стадиях РА в первую очередь поражается синовиальная оболочка, и синовит, по-видимому, является лучшим прогностическим маркером будущего повреждения сустава.
Анализы крови
При клиническом подозрении на РА может потребоваться тестирование на наличие ревматоидного фактора (РФ, неспецифическое антитело) и (АСРА). Отрицательный РФ не исключает РА; скорее, артрит называют серонегативным. Это имеет место примерно у 15% пациентов с РА. В течение первого года болезни ревматоидный фактор, скорее всего, будет отрицательным, а некоторые люди со временем перейдут в серопозитивный статус. РФ также наблюдается при других заболеваниях, например синдроме Шегрена, гепатите С, системной красной волчанке, хронических инфекциях и примерно у 10% здорового населения, поэтому тест не очень специфичен. [14]
Из-за этой низкой специфичности были разработаны новые серологические тесты, которые проверяют наличие антител против цитруллинового белка (АСРА) или анти-ЦЦП. Как и РФ, эти тесты положительны только в части (67%) всех случаев РА, но редко бывают положительными, если РА нет, что дает специфичность около 95%. Как и в случае РФ, во многих случаях ACPA присутствуют еще до начала клинического заболевания. [14]
Наиболее распространенными тестами на ACPA являются тест на анти-ЦЦП (циклический цитруллинированный пептид) и анализ на анти-MCV (антитела против мутировавшего цитруллинированного виментина). Недавно был разработан серологический тест по месту оказания медицинской помощи (POCT) для раннего выявления РА. Этот анализ сочетает в себе обнаружение ревматоидного фактора и анти-MCV для диагностики РА и показывает чувствительность 72% и специфичность 99,7%.
Кроме того, обычно проводится несколько других анализов крови, чтобы выявить другие причины артрита, такие как красная волчанка. На этом этапе выполняются определение скорости оседания эритроцитов (СОЭ), С-реактивного белка, общего анализа крови, функции почек, ферментов печени и других иммунологических тестов (например, антинуклеарных антител/АНА). Повышенный уровень ферритина может свидетельствовать о гемохроматозе, имитирующем РА, или быть признаком болезни Стилла, серонегативного, обычно ювенильного, варианта ревматоидного артрита.
Критерии классификации
В 2010 году были введены Критерии классификации ревматоидного артрита 2010 ACR/EULAR. Новый критерий является не диагностическим, а классификационным критерием для выявления заболевания с высокой вероятностью перехода в хроническую форму. Однако балл 6 или выше однозначно классифицирует человека с диагнозом ревматоидный артрит.
Эти новые критерии классификации отменили «старые» критерии ACR 1987 г. и адаптированы для ранней диагностики РА. «Новые» критерии классификации, совместно опубликованные Американским колледжем ревматологов (ACR) и Европейской лигой по борьбе с ревматизмом (EULAR), устанавливают балльную оценку от 0 до 10.
Диагностика охватывает четыре области:
- поражение суставов, обозначая пястно-фаланговые суставы, проксимальные межфаланговые суставы, межфаланговый сустав большого пальца, со второго по пятый плюснефаланговые суставы и запястье как мелкие суставы и плечевые, локтевые, тазобедренные суставы, коленные и голеностопные суставы как крупные суставы:
- Вовлечение 1 крупного сустава дает 0 баллов
- Поражение от 2 до 10 крупных суставов дает 1 балл.
- Поражение 1–3 мелких суставов (с вовлечением или без вовлечения крупных суставов) дает 2 балла.
- Вовлечение 4–10 мелких суставов (с вовлечением или без вовлечения крупных суставов) дает 3 балла.
- Поражение более 10 суставов (с вовлечением хотя бы 1 малого сустава) дает 5 баллов.
- серологические параметры – включая ревматоидный фактор, а также ACPA – «ACPA» расшифровывается как «антитело против цитруллинового белка»:
- Отрицательный RF и отрицательный ACPA дает 0 баллов
- Низкоположительный RFЗа низкоположительный ACPA дает 2 балла
- Высокоположительный RFFor высокоположительный ACPA дает 3 балла
- Реактанты острой фазы: 1 балл за повышенную СОЭ, СОЭ или повышенный показатель СРБ (с-реактивный белок)
- продолжительность артрита: 1 балл за симптомы, длящиеся шесть недель или дольше.
Новые критерии соответствуют растущему пониманию РА и улучшениям в диагностике РА и лечении заболеваний. В «новых» критериях серология и аутоиммунная диагностика имеют большое значение, поскольку обнаружение ACPA целесообразно для диагностики заболевания на ранней стадии, до того, как произойдет разрушение суставов. Разрушение суставов, наблюдаемое на рентгенологических изображениях, было важным пунктом критериев ACR с 1987 года. Этот критерий больше не считается актуальным, поскольку это просто тип повреждения, которого следует избегать при лечении.
В клинической практике применяются следующие критерии:
- два или более опухших сустава
- утренняя скованность продолжительностью более одного часа в течение как минимум шести недель
- обнаружение ревматоидного фактора или аутоантител против ACPA, таких как аутоантитела к мутированному цитруллинатвиментину, может подтвердить подозрение на РА. Отрицательный результат на аутоантитела не исключает диагноз РА.
Дифференциальный диагноз
Некоторые другие медицинские состояния могут напоминать ревматоидный артрит, и их обычно необходимо отличать от него во время постановки диагноза:
- Индуцированный кристаллами артрит (подагра и псевдоподагра) – обычно поражает определенные суставы (колено, плюснефаланговый сустав 1, пятки) и может быть диагностирован при аспирации суставной жидкости, если есть сомнения. Покраснение, асимметричное распределение пораженных суставов, боли возникают ночью и начинаются боли менее чем через час при подагре.
- Остеоартрит – определяется рентгенологически пораженных суставов и анализом крови, возрастом (чаще у пожилых людей), началом боли менее чем через час, асимметричным распределением пораженных суставов и усилением боли при длительном использовании сустава.
- Системная красная волчанка (СКВ) – отличается специфическими клиническими симптомами и анализами крови (антитела против двухцепочечной ДНК).
- Один из нескольких типов псориатического артрита напоминает ревматоидный артрит – их отличают изменения ногтей и кожные симптомы.
- Болезнь Лайма вызывает эрозивный артрит и может очень напоминать ревматоидный артрит — ее можно отличить по анализу крови в эндемичных районах.
- Реактивный артрит (ранее болезнь Рейтера) – асимметрично поражает пяточный, крестцово-подвздошный суставы и крупные суставы голени. Это обычно связано с уретритом, конъюнктивитом, иритом, безболезненными буккальными язвами и бленноррагической кератодермией.
- Анкилозирующий спондилит – поражает позвоночник, хотя в контексте этого состояния может возникать симметричный полиартрит мелких суставов, подобный ревматоидному артриту.
- Гепатит С – на фоне этого заболевания может развиться симметричный полиартрит мелких суставов, подобный РА. Гепатит С также может индуцировать аутоантитела к ревматоидному фактору.
Более редкие причины, которые обычно ведут себя иначе, но могут вызывать боли в суставах:
- Саркоидоз, амилоидоз и болезнь Уиппла также могут напоминать РА.
- Гемохроматоз может вызвать артрит суставов кистей.
- Острую ревматическую лихорадку можно отличить от РА по мигрирующей картине поражения суставов и признакам предшествующей стрептококковой инфекции. Актериальный артрит (например, вызванный стрептококком) обычно асимметричен, в то время как РА обычно поражает обе стороны тела симметрично.
- Гонококковый артрит (еще один бактериальный артрит) также изначально мигрирует и может поражать сухожилия вокруг запястий и лодыжек.
Мониторинг прогресса
Существует множество инструментов для мониторинга ремиссии ревматоидного артрита. Оценка активности заболевания 28 суставов (DAS28) широко используется в качестве индикатора активности заболевания РА и ответа на лечение, но не всегда является надежным индикатором эффекта лечения. Суставы, включенные в DAS28 (двусторонне): проксимальные межфаланговые суставы (10 суставов), пястно-фаланговые суставы (10), запястья (2), локти (2), плечи (2) и колени (2). При осмотре этих суставов подсчитывают как количество суставов с болезненностью при прикосновении (TEN28), так и припухлость (SW28). Кроме того, измеряют скорость оседания эритроцитов (СОЭ). Кроме того, пострадавший проводит субъективную оценку (SA) активности заболевания в течение предшествующих 7 дней по шкале от 0 до 100, где 0 означает «отсутствие активности», а 100 — «максимально возможная активность».
Профилактика
Не существует известной профилактики этого состояния, кроме снижения факторов риска.
Управление
Лекарства от РА не существует, но лечение может улучшить симптомы и замедлить прогрессирование заболевания. Болезнь-модифицирующая терапия дает наилучшие результаты, когда она начата рано и агрессивно.
Целями лечения являются минимизация таких симптомов, как боль и отек, предотвращение деформации костей (например, эрозии кости, видимой на рентгеновских снимках) и поддержание повседневного функционирования. Этого часто можно достичь с помощью двух основных классов лекарств: анальгетиков, таких как НПВП, и противоревматических препаратов, модифицирующих заболевание (БМАРП). Как правило, ревматоидный артрит следует лечить по крайней мере одним конкретным противоревматическим препаратом. Использование бензодиазепинов (таких как диазепам) для лечения боли не рекомендуется, поскольку оно не помогает и связано с риском. Анальгетики, кроме НПВП, обладают меньшим, но некоторым преимуществом в отношении боли, не вызывая такого же уровня раздражения желудочно-кишечного тракта.
Образ жизни
Регулярные физические упражнения рекомендуются как безопасные и полезные для поддержания силы мышц и общей физической функции. [67] Неясно, имеют ли какое-либо влияние определенные диетические меры. [68] Физическая активность полезна для людей с ревматоидным артритом, жалующихся на усталость. [69] Трудотерапия играет положительную роль в улучшении функциональных способностей людей с ревматоидным артритом.
Модифицирующие болезнь агенты
Болезнь-модифицирующие противоревматические препараты (БМАРП) являются основным методом лечения РА. Они представляют собой разнообразный набор наркотиков, сгруппированных по использованию и условности. Было обнаружено, что они улучшают симптомы, уменьшают повреждение суставов и улучшают общие функциональные способности. БПВП следует начинать на ранних стадиях заболевания, поскольку они приводят к ремиссии заболевания примерно у половины пациентов и улучшению исходов в целом. К БПВП относятся следующие препараты: метотрексат, гидроксихлорохин, сульфасалазин, лефлуномид, ингибиторы ФНО-альфа, абатацепт и анакинра. Ритуксимаб и тоцилизумаб представляют собой моноклональные антитела и также являются DMARD.
Наиболее часто используемым агентом является метотрексат с другими часто используемыми агентами, включая сульфасалазин и лефлуномид. Ауротиомалат натрия (золото) и циклоспорин используются реже из-за более частых побочных эффектов. Агенты могут использоваться в комбинациях. [3] Метотрексат является наиболее важным и полезным БПВП и обычно назначается в первую очередь. Побочные эффекты следует регулярно контролировать с учетом токсичности, в том числе желудочно-кишечной, гематологической, легочной и печеночной. Побочные эффекты, такие как тошнота, рвота или боль в животе, можно уменьшить, принимая фолиевую кислоту. Наиболее частым нежелательным эффектом является повышение активности печеночных ферментов почти у 15% пациентов. Таким образом, рекомендуется, чтобы те, кто постоянно демонстрирует аномальные уровни ферментов печени или имеют в анамнезе заболевания печени или злоупотребление алкоголем, прошли биопсию печени.
Биоагенты обычно следует использовать только в том случае, если метотрексат и другие традиционные агенты не эффективны после трехмесячного испытания. Они связаны с более высоким уровнем серьезных инфекций по сравнению с другими DMARD. Эти агенты, используемые для лечения ревматоидного артрита, включают: блокаторы фактора некроза опухоли альфа (TNF?) [3], такие как инфликсимаб; блокаторы интерлейкина 1, такие как анакинра, моноклональные антитела против В-клеток, такие как ритуксимаб и тоцилизумаб, блокаторы костимуляции Т-клеток, такие как абатацепт и другие. Они часто используются в сочетании с метотрексатом или лефлуномидом. У тех, кто хорошо контролируется блокаторами ФНО, снижение дозы, по-видимому, не влияет на общую функцию. Людей следует обследовать на наличие латентного туберкулеза перед началом терапии любыми блокаторами ФНО, чтобы избежать реактивации.
Блокаторы ФНО и метотрексат, по-видимому, имеют одинаковую эффективность при использовании по отдельности, а лучшие результаты достигаются при совместном использовании. Блокаторы TNF, по-видимому, обладают эквивалентной эффективностью, а этанерцепт оказался самым безопасным. [79] Абатацепт эффективен при ревматоидном артрите, при этом на 20% больше пациентов улучшается при лечении, чем без него, но долгосрочные исследования безопасности пока недоступны. Тем не менее, нет доказательств, позволяющих различать биологические препараты, доступные для лечения РА. Проблемы с биологическими препаратами включают их высокую стоимость и связь с инфекциями, включая туберкулез.
Противовоспалительные агенты
НПВП уменьшают как боль, так и скованность у пациентов с РА. Как правило, они, по-видимому, не влияют на долгосрочное течение болезни пациентов и, таким образом, больше не являются агентами первой линии. НПВП следует применять с осторожностью при заболеваниях желудочно-кишечного тракта, сердечно-сосудистой системы или почек. Использование метотрексата вместе с НПВП безопасно, если проводится адекватный мониторинг.
Ингибиторы ЦОГ-2, такие как целекоксиб и НПВП, одинаково эффективны. Они имеют тот же желудочно-кишечный риск, что и НПВП плюс ингибитор протонной помпы. У пожилых людей желудочно-кишечная непереносимость целекоксиба встречается реже, чем только НПВП. [89] Однако существует повышенный риск инфаркта миокарда при приеме ингибиторов ЦОГ-2. Противоязвенные препараты не рекомендуются рутинно, а только при высоком риске желудочно-кишечных проблем.
Глюкокортикоиды можно использовать в краткосрочной перспективе при обострениях, пока не подействуют препараты медленного действия. Инъекции глюкокортикоидов в отдельные суставы также эффективны. Хотя длительное использование уменьшает повреждение суставов, оно также приводит к остеопорозу и восприимчивости к инфекциям, поэтому не рекомендуется.
Операция
На ранних стадиях заболевания может быть выполнена артроскопическая или открытая синовэктомия. Он заключается в удалении воспаленной синовиальной оболочки и предотвращает быстрое разрушение пораженных суставов. Тяжело пораженные суставы могут потребовать операции по замене сустава, такой как замена коленного сустава. В послеоперационном периоде всегда необходима физиотерапия.
Нетрадиционная медицина
В целом, недостаточно доказательств в поддержку каких-либо дополнительных подходов к лечению РА для здоровья, поскольку некоторые из них вызывают опасения по поводу безопасности. Некоторые практики для разума и тела и пищевые добавки могут помочь пациентам с симптомами и, следовательно, могут быть полезным дополнением к традиционным методам лечения, но для выводов недостаточно доказательств. Систематический обзор модальностей CAM (за исключением рыбьего жира) показал, что «имеющиеся данные не поддерживают их текущее использование в лечении РА. “. Исследования, демонстрирующие положительное влияние РА на широкий спектр методов CAM, часто подвержены предвзятости публикаций и, как правило, не являются доказательствами высокого качества, такими как рандомизированные контролируемые испытания (РКИ).
Пищевые добавки
Американский колледж ревматологии заявляет, что никакие растительные лекарственные средства не имеют заявлений о пользе для здоровья, подтвержденных доказательствами высокого качества, и поэтому они не рекомендуют их использование. Нет никаких научных оснований предполагать, что травяные добавки, рекламируемые как «натуральные», безопаснее для использования, чем обычные лекарства, поскольку оба являются химическими веществами. Травяные лекарства, хотя и помечены как «натуральные», могут быть токсичными или смертельными при употреблении. Некоторые данные поддерживают омега-3 жирные кислоты и гамма-линоленовую кислоту при ревматоидном артрите. Польза от омега-3 кажется скромной, но последовательной, хотя текущих данных недостаточно, чтобы определить, что добавки с омега-3 полиненасыщенными жирными кислотами (содержащимися в рыбьем жире) являются эффективным средством для лечения ревматоидного артрита. Гамма-линоленовая кислота, которая может уменьшить боль, количество чувствительных суставов и тугоподвижность, в целом безопасна.
На основании предварительных многообещающих результатов (пока еще не рекомендованных для клинического использования) исследуются следующие препараты для лечения РА: босвеллиевая кислота, куркумин, коготь дьявола, бересклет алатус и виноградная лоза бога грома (Tripterygiumwilfordii). NCCIH отметил, что «в частности, виноградная лоза бога грома (Tripterygiumwilfordii) может иметь серьезные побочные эффекты. ”
Из-за ложного убеждения, что травяные добавки всегда безопасны, иногда возникает нерешительность в сообщении об их использовании, что может увеличить риск побочных реакций. [5]
Имеются противоречивые данные о роли стимуляторов эритропоэза в лечении анемии у лиц с ревматоидным артритом.
Беременность
Более чем у 75% пациентов с ревматоидным артритом симптомы улучшаются во время беременности, но могут ухудшаться после родов. Метотрексат и лефлуномид являются тератогенными (вредными для плода) и не используются при беременности. Женщинам детородного возраста рекомендуется использовать противозачаточные средства во избежание беременности и прекратить их использование, если беременность планируется. Низкие дозы преднизолона, гидроксихлорохина и сульфасалазина считаются безопасными для беременных с ревматоидным артритом.
Прививки
Люди с РА имеют повышенный риск инфекций и смертности, и рекомендуемые прививки могут снизить эти риски. Прививку от гриппа следует делать ежегодно.
Пневмококковая вакцина должна быть введена дважды для пациентов в возрасте до 65 лет и один раз для лиц старше 65 лет. Наконец, живая аттенуированная вакцина против опоясывающего лишая должна быть введена один раз после 60 лет, но не рекомендуется пациентам, получающим блокатор фактора некроза опухоли альфа. .
Прогноз
Течение болезни сильно варьирует. У некоторых пациентов наблюдаются легкие кратковременные симптомы, но у большинства заболевание прогрессирует на протяжении всей жизни. Около 20–30% будут иметь подкожные узелки (известные как ревматоидные узелки); это связано с плохим прогнозом.
Прогностические факторы
К неблагоприятным прогностическим факторам относятся
- Стойкий синовит
- Ранняя эрозивная болезнь
- Внесуставные изменения (включая подкожные ревматоидные узелки)
- Положительные результаты RF в сыворотке
- Положительные сывороточные анти-CCP аутоантитела
- Носитель аллелей HLA-DR4 «общий эпитоп»
- Семейная история РА
- Плохой функциональный статус
- Социально-экономические факторы
- Повышенный острофазовый ответ (скорость оседания эритроцитов [СОЭ], С-реактивный белок [СРБ])
- Нарастание клинической тяжести.
Смертность
РА сокращает продолжительность жизни в среднем с трех до двенадцати лет. Положительный ответ на лечение может указывать на лучший прогноз. Исследование, проведенное в 2005 году клиникой Майо, показало, что у страдающих ревматоидным артритом в два раза выше риск сердечно-сосудистых заболеваний, независимо от других факторов риска, таких как диабет, злоупотребление алкоголем и повышенный уровень холестерина, кровяное давление и индекс массы тела. Механизм, с помощью которого РА вызывает этот повышенный риск, остается неизвестным; наличие хронического воспаления было предложено в качестве способствующего фактора. Возможно, применение новых биопрепаратов продлевает жизнь больных РА и снижает риск и прогрессирование атеросклероза. Это основано на когортных и регистровых исследованиях и в настоящее время все еще остается гипотетическим. До сих пор неясно, улучшают ли биопрепараты сосудистую функцию при РА или нет.
Эпидемиология
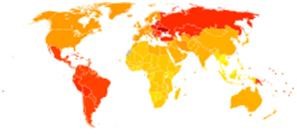
Год жизни с поправкой на инвалидность для РА на 100 000 жителей в 2004 г.
РА поражает от 0,5 до 1% взрослых в развитых странах, при этом ежегодно у 5-50 пациентов на 100 000 впервые развивается это заболевание. В 2010 году во всем мире от него умерло около 49 000 человек.
Начало редко в возрасте до 15 лет, и с этого момента заболеваемость увеличивается с возрастом до 80 лет. Женщины болеют в три-пять раз чаще, чем мужчины.
Возраст, в котором чаще всего начинается заболевание, приходится на 40–50 лет у женщин и несколько позже у мужчин.
РА является хроническим заболеванием, и, хотя в редких случаях может наступить спонтанная ремиссия, естественное течение почти всегда характеризуется стойкими симптомами, усилением и ослаблением интенсивности и прогрессирующим ухудшением суставных структур, ведущим к деформации и инвалидности.
Этимология
Ревматоидный артрит происходит от греческого слова ῥεύμα-ревума (ном.), ῥεύματος-ревматос (род. ) («поток, течение»). Суффикс -oid («похожий») дает перевод как воспаление суставов, напоминающее ревматизм. Rhuma, что означает водянистые выделения, может указывать на то, что суставы опухли, или что болезнь может ухудшиться из-за дождливой погоды.
—
В первоисточнике, в самой статье, не указаны протоколы лечения ревматоидного артрита с помощью GcMAF. Так как это описано в других разделах на сайте клиники.
GcMAF-терапия великолепно справляется с данным заболеванием, так как в его основе лежит аутоиммунное расстройство, вызванное многочисленными вирусными нагрузками (и другими патогенами, в том числе). GcMAF поэтапно убирает данные нагрузки, восстанавливает иммунитет и избавляет от ревматоидного артрита. Именно поэтому на сайте клиники опубликована данная обстоятельная статья.
